Peut-on espérer voir une maladie auto-immune s’effacer au fil du temps ou grâce à un traitement ciblé ? La réponse est nuancée : certaines entrent en rémission longue, d’autres oscillent entre phases calmes et poussées. Le plus décisif reste une prise en charge précoce, personnalisée et suivie de près pour restaurer confort et autonomie. Passons en revue ce que la science et l’expérience clinique permettent d’en attendre, et comment agir concrètement.
💡 À retenir
- Une maladie auto-immune disparaît rarement définitivement. Certaines vont en rémission longue, parfois sans symptômes, mais la guérison complète dépend du type, de la sévérité et des soins.
- Environ 50 millions de personnes en Europe vivent avec une maladie auto-immune.
- Des études montrent que certains patients peuvent connaître des rémissions durables.
- Le rôle crucial de la prise en charge précoce et des traitements adaptés.
Comprendre les maladies auto-immunes
Une maladie auto-immune survient lorsque le système immunitaire, censé défendre l’organisme, se trompe de cible et attaque ses propres tissus. Cette réaction inappropriée déclenche une inflammation chronique responsable de symptômes variables selon l’organe atteint : articulations, peau, intestin, système nerveux, glandes hormonales.
Polyarthrite rhumatoïde, sclérose en plaques, lupus, thyroïdite d’Hashimoto, maladie cœliaque, diabète de type 1 ou psoriasis n’ont pas la même évolution ni les mêmes traitements. En Europe, environ 50 millions de personnes vivent avec ces affections, ce qui en fait un enjeu majeur de santé publique et de qualité de vie au quotidien.
Définition et mécanismes
À la base, l’organisme perd la tolérance immunitaire qui l’empêche normalement de réagir contre ses propres composants. Des lymphocytes T et B s’activent de façon aberrante, produisent des cytokines inflammatoires et, dans certains cas, des auto-anticorps qui entretiennent l’inflammation et les lésions. Ce dérèglement est multifactoriel : prédisposition génétique, infections déclenchantes, déséquilibres du microbiote, tabagisme, stress chronique, perturbations hormonales.
Selon la cible, on parle d’auto-immunité « spécifique d’organe » comme dans la thyroïdite ou le diabète de type 1, ou « systémique » comme dans le lupus. Cette diversité explique pourquoi certaines maladies répondent vite aux traitements et d’autres nécessitent une stratégie plus progressive et multidisciplinaire.
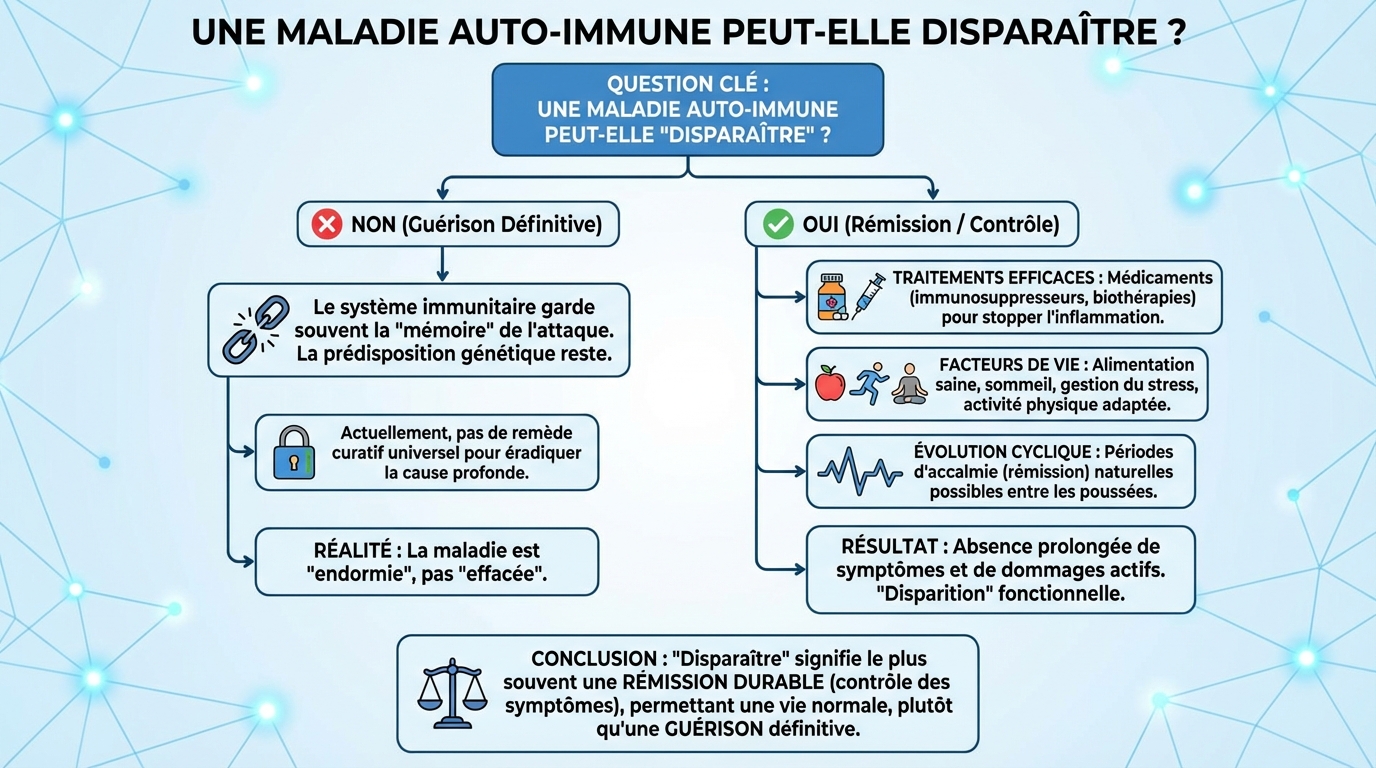
Peut-on guérir d’une maladie auto-immune ?
Guérir au sens strict signifie disparition complète et durable de l’auto-immunité sans traitement. Ce scénario reste peu fréquent. En revanche, la rémission est possible : symptômes absents ou très faibles, examens rassurants, vie quotidienne quasi normale. Certaines rémissions se maintiennent longtemps, parfois après une décroissance thérapeutique soigneusement encadrée.
La probabilité varie selon l’affection. La maladie cœliaque peut s’éteindre cliniquement avec une éviction stricte du gluten, tandis que la sclérose en plaques peut alterner phases silencieuses et poussées. La polyarthrite rhumatoïde offre des rémissions prolongées avec une stratégie « treat-to-target ». Dans les thyroïdites, l’auto-immunité peut persister mais les symptômes se corrigent grâce au traitement substitutif.
Facteurs influençant la guérison
Plus la prise en charge commence tôt, plus les chances de contrôler l’inflammation sont élevées. Le phénotype de la maladie, la charge inflammatoire initiale, la présence de biomarqueurs, l’atteinte d’organe et l’accès à des thérapies ciblées comptent beaucoup. L’adhésion au plan de soins, l’activité physique régulière, l’arrêt du tabac, un sommeil réparateur et la gestion du stress augmentent la probabilité de rémission durable.
Des études cliniques montrent que des stratégies intensives précoces réduisent les dommages à long terme et améliorent les trajectoires. À l’inverse, un retard diagnostique, des comorbidités non contrôlées ou des infections récurrentes compliquent la stabilisation.
Les traitements disponibles
L’objectif est double : apaiser rapidement les symptômes et prévenir les lésions irréversibles. On ajuste les options selon la maladie, son activité, le profil de la personne et ses projets de vie. Le suivi est coordonné entre médecin généraliste, spécialiste et professionnels de rééducation pour ajuster la stratégie en temps réel.
Dans tous les cas, la surveillance régulière des effets indésirables et l’adaptation des doses sont essentielles pour conserver l’efficacité tout en minimisant les risques. Le but est d’atteindre la cible fixée avec l’équipe soignante : rémission ou activité minimale soutenue.
Thérapies médicamenteuses
Pour l’inflammation et la douleur, les anti-inflammatoires non stéroïdiens et les antalgiques soulagent rapidement. Les corticoïdes sont utiles en cures courtes pour éteindre une poussée, avec une vigilance sur les effets métaboliques et osseux.
Les traitements de fond modificateurs de la maladie regroupent des molécules classiques comme le méthotrexate, la sulfasalazine, l’hydroxychloroquine ou l’azathioprine. Les biothérapies ciblent des voies immunitaires précises : anti‑TNF, anti‑IL‑6, anti‑IL‑17, anti‑IL‑12/23, anti‑intégrines, anti‑CD20. Les inhibiteurs de JAK agissent sur la signalisation intracellulaire. Selon les cas, les immunoglobulines intraveineuses, l’échange plasmatique, ou une supplémentation substitutive hormonale en cas d’insuffisance glandulaire sont envisagés.
La vaccination à jour, une prévention des infections et des bilans réguliers accompagnent ces stratégies. Le sevrage progressif d’un traitement ne se discute qu’en période prolongée de stabilité, et toujours avec un plan de surveillance clair.
Approches complémentaires
Les changements de mode de vie soutiennent l’effet des médicaments. Un schéma alimentaire de type méditerranéen riche en fibres, légumes, légumineuses, poissons gras et huiles d’olive ou colza contribue à réduire l’inflammation. La vitamine D et les oméga‑3 peuvent être utiles après avis médical. Les régimes d’éviction ciblée ne se justifient que dans des cas spécifiques comme la maladie cœliaque.
L’activité physique adaptée améliore la mobilité, la fatigue et l’humeur : marche rapide, vélo, natation, renforcement doux 2 à 3 fois par semaine. La kinésithérapie et l’ergothérapie aident à préserver les amplitudes, à protéger les articulations et à aménager le quotidien. Des outils de gestion du stress comme la respiration, la méditation ou le yoga sont souvent appréciés. En cas de lupus, la protection solaire stricte limite les poussées cutanées.
- Adoptez un suivi structuré avec objectifs mesurables et questionnaires de symptômes.
- Planifiez l’activité physique en petites séances régulières plutôt qu’un effort intense ponctuel.
- Évitez le tabac et limitez l’alcool, facteurs de poussées et d’infections.
- Parlez des projets de grossesse pour adapter le traitement à chaque étape.
Témoignages et études de cas
Les trajectoires réelles aident à comprendre ce qu’il est raisonnable d’espérer. Plusieurs maladies montrent des fenêtres d’opportunité où une intervention précoce améliore nettement l’issue. De nombreux essais rapportent des taux de rémission clinique plus élevés quand une stratégie « traiter pour atteindre la cible » est conduite sans délai.
Fait marquant, des rémissions prolongées existent et certaines personnes parviennent à une vie sans symptômes avec un minimum de traitements. Cela ne signifie pas disparition de l’auto-immunité chez tout le monde, mais plutôt contrôle durable qui sécurise le quotidien et les projets personnels.
Récits de patients
Rachid, 42 ans, polyarthrite rhumatoïde récente : diagnostic en trois mois, méthotrexate rapidement instauré, puis anti‑TNF à faible dose. En un an, ses douleurs ont disparu, la CRP est normalisée et il a repris le footing. Il suit un programme de renforcement et ajuste son poste de travail.
Élise, 31 ans, sclérose en plaques rémittente : traitement de haute efficacité dès la première poussée et rééducation coordonnée. Stabilisation clinique et IRM non active depuis trois ans. Elle planifie une grossesse avec son équipe pour adapter la stratégie au bon moment.
Camille, 28 ans, maladie cœliaque : symptômes digestifs et carences résolus en six mois grâce à une éviction stricte du gluten, une diététique accompagnée et une supplémentation en fer. L’intestin s’est régénéré et l’énergie est revenue.
Hugo, 55 ans, thyroïdite d’Hashimoto : fatigue et frilosité controlées par une substitution en L‑thyroxine. Il marche 30 minutes par jour et a optimisé son sommeil. Les bilans montrent un équilibre stable et une qualité de vie satisfaisante.
Conclusion : vers une meilleure qualité de vie
Vivre avec une maladie auto-immune n’exclut pas un projet de vie actif et riche. Un cap clair aide : réduire l’activité inflammatoire, protéger les organes et retrouver un quotidien fluide. Beaucoup de personnes atteignent ces objectifs grâce à un suivi régulier, des traitements bien ajustés et des habitudes de vie soutenantes.
La collaboration étroite avec l’équipe soignante, l’accès à l’éducation thérapeutique et l’appui de proches ou d’associations offrent des ressources précieuses. Les outils numériques facilitent la surveillance des symptômes, l’adhésion et la détection des signaux d’alerte. Des études montrent que des rémissions durables sont possibles, surtout quand les décisions sont prises tôt et réévaluées à chaque étape.
- Fixez des objectifs partagés avec votre spécialiste et mesurez les progrès.
- Préparez chaque consultation avec vos priorités et vos questions.
- Planifiez activité physique, sommeil, alimentation et gestion du stress comme de vrais rendez-vous.
- Restez à jour de vos vaccins et bilans pour sécuriser les traitements.
- Négociez les adaptations utiles au travail ou à la maison pour préserver l’énergie.
Avec une stratégie personnalisée, de la constance et un suivi attentif, la perspective d’une rémission longue devient tangible pour de nombreuses personnes vivant avec une maladie auto-immune. L’objectif n’est pas seulement de calmer la maladie, mais de retrouver une trajectoire de vie qui fait sens