Les soins palliatifs ne se limitent pas aux derniers jours. Ils aident les personnes atteintes de cancer à mieux vivre avec la maladie, dès le diagnostic et tout au long du parcours. Le soin palliatif cancer agit comme un filet de sécurité, qui soulage, oriente et soutient les proches. Mieux connu, il permettrait d’éviter bien des souffrances inutiles et de redonner du pouvoir de décision aux patients.
💡 À retenir
- Environ 50% des patients atteints de cancer nécessitent des soins palliatifs à un moment donné.
- Les soins palliatifs peuvent améliorer la qualité de vie et réduire la douleur chez les patients.
- Moins de 30% des patients connaissent les soins palliatifs avant la fin de leur vie.
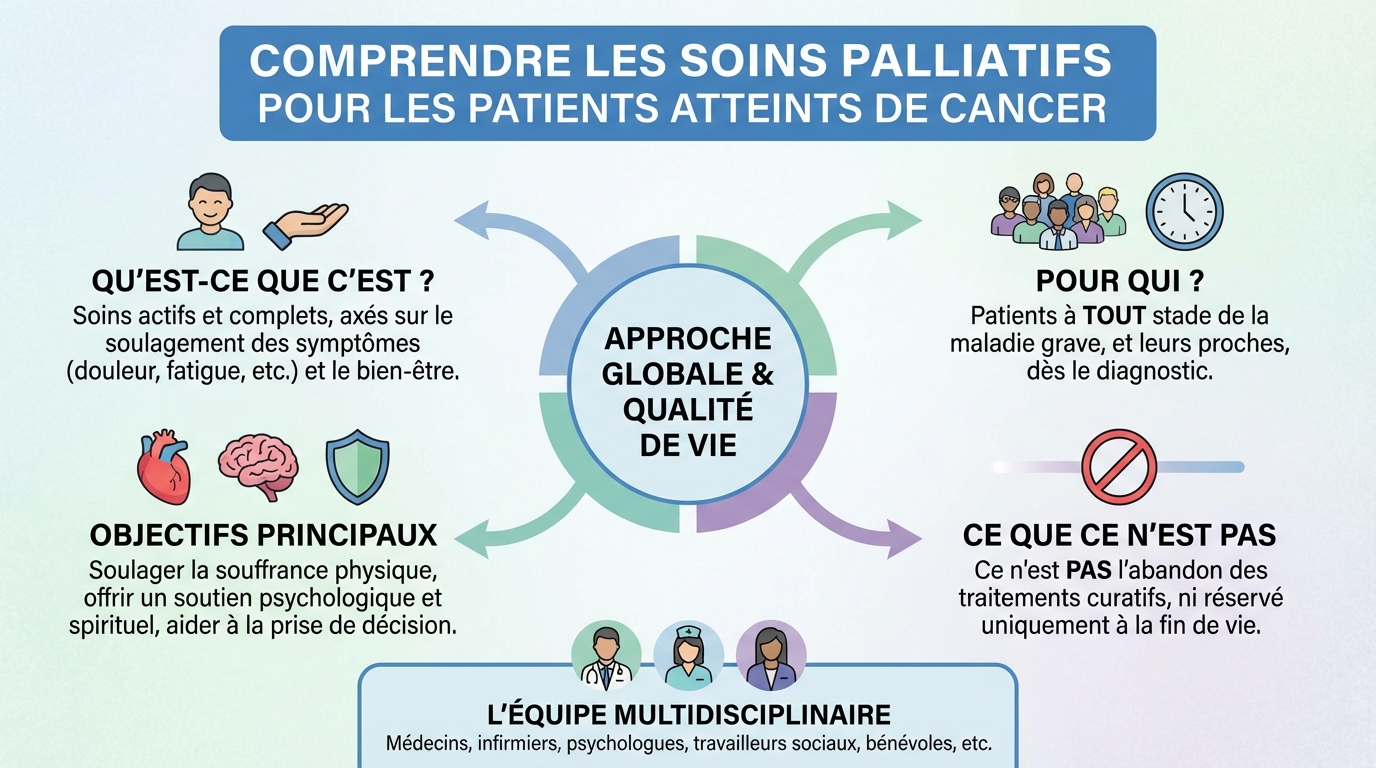
Qu’est-ce que les soins palliatifs ?
Un soin palliatif cancer désigne une approche globale qui vise à soulager les symptômes physiques, l’anxiété, la fatigue et les difficultés sociales ou spirituelles liées à la maladie. L’objectif n’est pas d’accélérer ni de retarder la fin de vie, mais de préserver la qualité de vie selon les priorités de la personne.
Les soins palliatifs peuvent être proposés tôt, en parallèle des traitements du cancer. Ils se distinguent des soins curatifs dont le but est d’éradiquer la maladie. Dans la réalité, ces deux approches se complètent. On peut recevoir une chimiothérapie tout en bénéficiant d’un suivi palliatif pour mieux dormir, mieux respirer et mieux supporter les traitements.
Définition et principes des soins palliatifs
Les soins palliatifs reposent sur quelques principes simples et puissants. D’abord, traiter la douleur totale, c’est-à-dire la douleur du corps mais aussi l’impact émotionnel, familial et social. Ensuite, soutenir la capacité de choix du patient, en clarifiant ce qui compte le plus pour lui à ce moment de sa vie. Enfin, organiser une prise en charge coordonnée entre l’hôpital, la ville et le domicile.
Autrement dit, les soins palliatifs ne sont pas un renoncement. Ils permettent d’anticiper, d’apaiser et d’adapter les soins pour que chaque journée soit plus vivable. Cette démarche bénéficie autant aux patients qu’aux proches, souvent en première ligne.
Pourquoi les soins palliatifs sont essentiels pour les patients atteints de cancer ?
Les équipes palliatives réduisent les symptômes qui pèsent le plus: douleurs, essoufflement, nausées, troubles du sommeil, perte d’appétit, angoisse. Elles améliorent l’autonomie et aident à maintenir des activités qui ont du sens. Intégrer tôt un soin palliatif cancer diminue les réhospitalisations non prévues et permet des décisions de soins plus sereines.
Les études montrent une meilleure qualité de vie lorsque la prise en charge palliative débute précocement. Pourtant, moins de 30% des patients connaissent cette possibilité avant la fin de vie, alors qu’environ 50% des personnes avec un cancer en auront besoin à un moment donné. Ce décalage crée des parcours chaotiques, avec des douleurs mal contrôlées et des décisions prises dans l’urgence. Mieux informer, c’est donner du temps et des options.
Les bénéfices des soins palliatifs
- Contrôle des symptômes grâce à des traitements adaptés et réévalués régulièrement
- Accompagnement émotionnel et soutien psychologique pour le patient et ses proches
- Clarification des objectifs de soins et planification anticipée pour éviter les décisions précipitées
- Coordination entre les intervenants pour limiter les allers-retours à l’hôpital
- Meilleure communication au sein de la famille et avec l’équipe soignante
Comment se déroule un soin palliatif ?
Un parcours de soin palliatif cancer débute souvent par une rencontre d’évaluation. Le patient, parfois accompagné d’un proche, exprime ses symptômes, ses priorités et ses inquiétudes. L’équipe propose ensuite des mesures concrètes: ajustement des antalgiques, conseils de sommeil, soutien nutritionnel, techniques de respiration, et un point sur l’organisation à domicile.
Le suivi peut s’effectuer à l’hôpital, à domicile ou en unité dédiée. Il évolue avec la situation. On espace les rendez-vous quand tout va mieux, on intensifie en cas de douleur rebelle ou de fatigue sévère. La communication avec les proches est centrale, car elle évite les malentendus et renforce la cohérence des décisions.
Étapes des soins palliatifs
- Première rencontre et évaluation multidimensionnelle des symptômes, des besoins et des ressources
- Co-construction d’un plan thérapeutique individualisé avec objectifs de vie concrets
- Mise en place des traitements: médicaments, analgésie multimodale, approches non médicamenteuses
- Organisation du domicile: aides humaines, matériel, numéros utiles en cas de besoin
- Réévaluations régulières et ajustements, y compris discussion sur les urgences et directives anticipées
Exemple concret. Claire, 58 ans, suivie pour un cancer du sein métastatique, souffrait de douleurs osseuses et d’insomnies. Avec l’équipe palliative, elle a changé l’horaire de ses antalgiques, tenté des séances de kinésithérapie douce, appris des exercices de respiration, et défini ses priorités: assister au mariage de sa fille et continuer la peinture. Trois semaines plus tard, elle marchait davantage et dormait mieux.
Conseils pratiques pour les familles. Préparez une liste des symptômes et des questions avant chaque rendez-vous. Désignez un référent familial pour les échanges avec l’équipe. Demandez un plan clair en cas d’aggravation nocturne. Parlez des attentes et des limites de chacun, y compris des souhaits de lieu de soins si l’état se dégrade. Ces gestes simplifient le quotidien et rassurent tout le monde.
Pendant un soin palliatif cancer à domicile, certaines mesures évitent des urgences stressantes: disposer d’antalgiques de secours, connaître le numéro à appeler la nuit, avoir un plan pour la constipation induite par les opioïdes, et préciser ce qui doit être fait si l’état change brusquement. Dans les symptômes réfractaires malgré tout, une sédation proportionnée peut être envisagée par l’équipe pour soulager, toujours dans le respect de la loi et des souhaits du patient.
Les équipes de soins palliatifs
Une équipe de soin palliatif cancer réunit plusieurs compétences pour une prise en charge cohérente. Le médecin évalue et ajuste les traitements, l’infirmier accompagne au quotidien, le psychologue soutient le moral, l’assistant social facilite les démarches, les rééducateurs aident à bouger et à respirer mieux. Chacun apporte une pièce du puzzle pour alléger la charge globale.
La coordination est la clé. L’équipe reste en lien avec l’oncologue, le médecin traitant et les services à domicile. Des réunions régulières alignent les objectifs et réévaluent la situation. Les proches sont invités à participer à ces temps d’échange pour poser leurs questions et partager ce qu’ils observent au quotidien.